مرگ مغزی چیست؛ کما (اغما) چیست
ساختمان و عملکرد کلی مغز انسان چگونه است؟
مغز انسان یکی از پیچیدهترین خلقتهای الهی است که همانند یک فرماندهی با تجربه و آگاه به تمام مسائل پیرامونش، با دریافت کنشهای محیط بیرون و درون، دستور فراکنشهایی مناسب با آن را صادر میکند.
مغز خود از دو نیمکرهی به ظاهر هم شکل تشکیل یافته است که این دو نیمکره توسط پلهایی به یکدیگر متصلند.
هر کدام از این نیمکره ها توسط دو شیار حقیقی و یک شیار فرضی به چهار قسمت تقسیم میشوند که عبارتند از: قسمت پیشانی، قسمت آهیانه، قسمت گیجگاهی و قسمت پس سری.
هر کدام از این قسمتها مسئول یک فرآیند شناختی و یا عملکردی در انسان میباشند و هر یک توسط سرخرگی مختص به خود مشروب و تغذیه میشوند که اختلال در خونرسانی هر قسمت منجر به اختلال در قسمتی از عملکرد انسان میشود.
به عنوان مثال قسمت انتهایی بخش پیشانی (از خارج) مسئول حرکت اندام فوقانی و همین بخش از داخل، مسئول حرکت اندام تحتانی است و یا بخش قدامی قسمت آهیانه مسئول حواس پنج گانه است، قسمت شنیداری در بخش گیجگاهی و قسمت دیداری در بخش پس سری است و … ( این مبحث یکی از زیباترین مباحث علم پزشکی است).
تمامی رشتههای عصبی مربوط به حرکات بدن انسان از قشر مغز حرکت میکنند، در ساقهی مغز تقاطع مینمایند و دستور حرکت را به اندامها میبرد و بر عکس، تمام رشتههای عصبی حسی پس از دریافت پیامها از محیط به سمت قشر مخ حرکت میکنند تا دستورات لازم را دریافت کنند.
خلاصه آنکه مرکز تجمع تمامی الیاف حسی حرکتی در قشر مغز قرار دارد.
ساقهی مغز منشاء تعدادی از حرکات مانند تنفس، تنظیم فشار خون، ضربان قلب و بسیاری از اعمال مشترک انسان، حیوان و در برخی موارد حتی نباتات میباشد که مهمترین آن تنفس است.
در چه صورت ضایعه مغزی باعث مرگ مغزی میشود؟
با توجه به مطالب فوق به راحتی میتوان دریافت که اگر برای مثال فقط خونرسانی قشر مغز مختل گردد، تمامی حس و حرکت بیمار از بین میرود و تنفس و سایر موارد ذکر شده که از ساقهی مغز منشاء گرفته است باقی میماند.
در این مورد با بیماری روبرو هستیم که تنفس خود به خود دارد ولی دارای هیچ گونه حرکت و ادراک نمیباشد. زندگی نباتی با مرگ مغزی کاملا متفاوت است. این وضعیت تقریبا همیشه در پی کما رخ میدهد. با اینکه شخص بیدار به نظر میرسد (چشمانش باز است) و دارای یک سری حرکات غیر ارادی اعضای خویش است، هیچ عملکرد ذهنی و شناختی ندارد. اینها در واقع بیمارانی هستند که بدنبال آسیب شدید مغزی، برای سالهای متمادی زنده میمانند و به نظر هوشیارند، بدون اینکه بتوانند با محیط اطراف خود ارتباطی برقرار کنند.
به این حالت همانطور که گفته شد زندگی نباتی گفته میشود که در آن بیمار نیاز به دستگاه تنفس مصنوعی ندارد و ممکن است سالها در این حالت باقی بماند و سپس به حیات مجدد باز گردد یا از دنیا برود.
حال اگر در یک بیمار، فقط خونرسانی ساقهی مغز مختل گردد و قشر مغز سالم بماند، طبیعتا” با بیماری روبرو هستیم که فاقد هر گونه حرکت است (به جز تعدادی از حرکات چشم که الیاف آن از خارج از ساقهی مغز به طرف قشر مغز حرکت میکند) و دارای تنفس نیز نمیباشد ولی قدرت ادراک کامل دارد.
این مورد که به آن عارضهی انسان قفل شده اطلاق میگردد و ملالآورترین حالت میباشد، بیماری است که فاقد هر گونه حرکتی میباشد، تنفس ندارد ولی تمامی اتفاقات پیرامون خود را درک میکند و با حرکات چشم، میتواند به سئوالات، پاسخ بلی یا خیر بدهد.
این بیماران به علت عدم توانایی در تنفس باید دارای دستگاه تنفس مصنوعی باشند و شاید سالها به این حالت باقی بمانند.
بیماران فوق به ندرت برگشت پذیرند و عموما” بر اثر عوارض عفونی، وفات مییابند.
در حالت سوم که در بیماران مرگ مغزی اتفاق میافتد خونرسانی به هر دو قسمت قشر مغز و ساقهی مغز مختل میگردد و با بیماری روبرو هستیم که هیچگونه حرکت و ادراکی ندارد.
در این افراد مرگ مغز رخ میدهد و بافت مغز به صورت فراگیر، نابود میشود و حالتی بی شکل و برگشت ناپذیر، شبیه به ماست را به خود میگیرد.
لازم به ذکر است که پس از بروز مرگ مغزی هر چه زمان بگذرد، یک به یک اعضا نیز دچار از بین رفتگی و به عبارتی گندیدگی شده و قابل استفاده نخواهند بود.
تفاوت مرگ مغزی و کما چیست؟
کما در واقع یک نوع اختلال در کارکرد مغز است که شخص دچار کاهش شدید سطح هوشیاری میگردد و به هیچ یک از تحریکات پیرامونش، پاسخ نمیدهد. فرد مرگ مغزی در ظاهر شبیه به بیمار کمای عمیق است.
در کما ساختمان سلول تخریب نشده و فقط عملکرد این سلولها مختل میشود. این عملکرد مختل ممکن است پس از مدتی حتی طولانی، مجدداً برقرار شود و بیمار، هوشیار گردد؛ این در حالی است که در مرگ مغزی بدلیل تخریب سلولها هیچ برگشتی وجود نخواهد داشت.
علل شایع مرگ مغزی کدامند؟
۱. تصادفات رانندگی
۲. وارد آمدن ضربه شدید به سر
۳. سقوط از ارتفاع
۴. غرق شدن در آب
۵. مسمومیت ها
۶. خونریزی های داخلی مغز و همچنین سکته مغزی.
عوامل فوق چگونه منجر به مرگ مغزی میشوند؟
چهار رگ اصلی که از گردن وارد جمجمه میشوند وظیفه خونرسانی به مغز و ساقه مغز را به عهده دارند. برخی موارد مانند ضربه به سر، خونریزی مغزی ناشی از پاره شدن عروق مغزی، تومورهای مغزی و … موجب بالا رفتن فشار داخل مغز شده و بدلیل غیر قابل اتساع بودن استخوانهای جمجمه، فشار بالا، موجب بسته شدن عروق داخل مغز میشود.
همانطور که قبلا” نیز گفته شد این واقعه منجر به قطع خونرسانی به سلولهای مغزی شده و کلیه سلولهای مغز و ساقه مغز به طور کامل تخریب میگردند.
گاهی به علت قطع اکسیژن رسانی به مغز برای مثال خفگی یا ایست قلبی تنفسی بدون قطع خونرسانی همه سلولهای مغز و ساقه مغز با هم تخریب شده و مرگ مغزی اتفاق میافتد.
به دلیل تخریب کامل سلولها در مرگ مغزی امکان بازگشت عملکرد سلولها و بازگشت بیمار به زندگی، به هیچ عنوان وجود ندارد؛ که این تفاوت اصلی مرگ مغزی با کماست.
آیا صحیح است که به دنبال بروز مرگ مغزی ضربان قلب و تنفس ادامه پیدا می کند؟
بدلیل اینکه مرکز تنفس در ساقه مغز قرار دارد با بروز مرگ مغزی بلافاصله تنفس قطع میشود ولی قلب که دارای یک باتری اتوماتیک است، میتواند حتی در صورت قطع سر از بدن یا بیرون آوردن قلب از بدن و گذاشتن آن در سرم فیزیولوژیک برای چند دقیقه و در صورت رساندن اکسیژن برای چند ساعت تا چند روز به طپش خود ادامه دهد. اگر در فاصلهی زمانی کوتاه پس از ایجاد حادثهای که منجر به مرگ مغزی شده است (چند دقیقه)، بیمار به دستگاه تنفس مصنوعی وصل شود با ادامه ی ضربان قلب (بر اثر رساندن اکسیژن با دستگاه تنفس مصنوعی) میتوان خونرسانی اعضا و احشای بدن را برای مدت کوتاه (از یک روز تا نهایتا” ۱۴ روز) حفظ نمود تا در صورت رضایت خانواده به اهدای عضو، موجبات نجات جان چندین بیمار نیازمند به پیوند را از مرگ حتمی فراهم کرد و در غیر این صورت پس از گذشت این زمان، ایست قلبی یا مرگ متعارف عارض می شود. تنفس در افراد مرگ مغزی توسط دستگاه ادامه پیدا میکند و خود فرد مرگ مغزی تنفس ندارد.
تشخیص مرگ مغزی چگونه داده میشود؟
بلافاصله بعد از شناسایی مورد مشکوک به مرگ مغزی، از واحد فرآهمآوری اعضا، هماهنگکننده اهدای عضو (که همان معاینه کنندهی اولیه است)، بر بالین بیمار حاضر میشود و بیمار را ویزیت میکند.
ابتدا شرح حال بیماری و پرونده بیمار، به دقت بررسی می شود، سپس بیمار از نظر عملکرد اعصاب ۱۲ گانه ساقه مغزی (تمامی معاینات مربوط به قشر و ساقهی مغز) با وسواس تمام معاینه میشود و از بیمار، نوار مغز گرفته میشود.
معاینات افراد مرگ مغزی چه چیزی را نشان میدهند؟
همانطور که گفته شد فرد مرگ مغزی تنفس ندارد و تنفس توسط دستگاه تنفس مصنوعی برقرار میشود. بیمار درد را احساس نمیکند و مردمکها واکنش به نور ندارد و با تاباندن نور تنگ نمیشود. در صورتی که قرنیهی بیمار با گوشه دستمال یا یک تکه نخ، تحریک شود بیمار پلک نمیزند. با تحریک فرد مرگ مغزی گاهی اوقات حرکاتی در عضلات دست و پا مشاهده میشود که به آن رفلکس نخاعی میگویند. حرکات فوق مرگ مغزی را رد نمیکند چرا که عامل ایجاد آنها نخاع است نه مغز.
(صاف شدن نوار مغزی)
در صورت تردید در مورد تایید مرگ مغزی از چه روشهایی می توان برای تایید قطعی استفاده کرد؟
در صورت کوچکترین تردیدی، از تکنیکهای پیشرفتهی تصویربرداری مغز مانند سونوگرافی عروق مغزی (TCD)، ایزوتوپ اسکن و همچنین آنژیوگرافی عروق مغز استفاده میشود که موید عدم وجود هرگونه خونرسانی به مغز میباشند.
اسکن کامپیوتری مغز
اسکن ایزوتوپ
آنژیوگرافی عروق مغز
آیا مواردی از مرگ مغزی بوده است که بهبود یافته باشند؟
خیر، امکان بهبودی و بازگشت فرد مرگ مغزی به هیچ عنوان وجود ندارد. مواردی که شنیدهاید فرد دچار مرگ مغزی شده و سپس بهبود یافته است، در واقع مرگ مغزی نبوده است.
این افراد در کمای عمیق بوده ولی نزدیکان آنها و یا حتی گاهی برخی از پزشکان و پرستارانی که درباره تفاوت مرگ مغزی و کما اطلاعات کافی ندارند چنین برداشت نادرستی کرده اند.
آیا فرد مرگ مغزی درد را احساس میکند؟
خیر. پس از وقوع مرگ مغزی، در انسان هیچگونه احساس درد و اندوهی وجود نخواهد داشت.
آیا از ظاهر فرد میتوان فهمید که او دچار مرگ مغزی شده است؟
خیر، فردی که دچار مرگ مغزی شده، مانند کسی است که در خوابی عمیقی فرو رفته است. ریههایش به کمک دستگاه تنفس مصنوعی (ونتیلاتور) از هوا پر میشوند، قلبش به سبب اکسیژن رسانی دارای ضربان است و حتی پوست او گرم و برنگ صورتی میباشد.
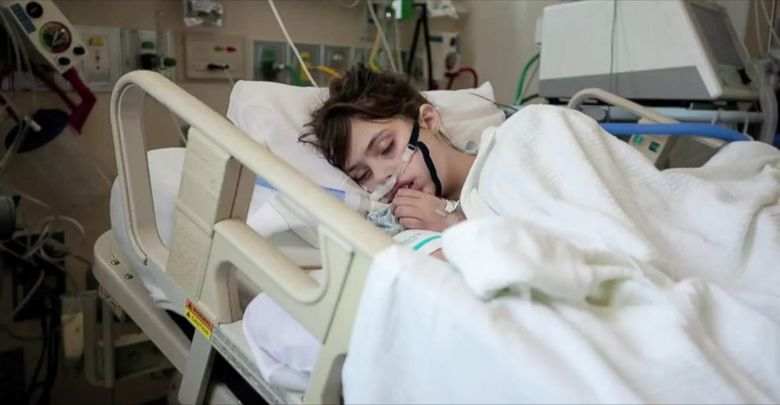
کما؛ انواع، علائم و درمان
کما یک حالت بیهوشی طولانیمدت است و در این شرایط فرد واکنشی نسبت به محیط اطراف خود نشان نمیدهد. بیمار درواقع زنده بوده و به نظر میرسد که خوابیده است، هرچند برخلاف یک خواب عمیق، با هیچ محرکی ازجمله درد بیدار نمیشود.
کما یا اغماء در اثر یک آسیب به مغز ایجاد میشود. آسیب مغزی میتواند به علت افزایش فشار، خونریزی، کمبود اکسیژن یا تجمع سموم در بدن رخ دهد. این آسیب ممکن است موقتی و برگشتپذیر یا دائمی باشد.
بررسی کما ذاتاً پیچیده است و انجام مشاوره و کنترل عصبی میتواند ارزشمند باشد. همچنین شرایطی وجود دارد که در آن مشاوره میتواند سازنده باشد؛ برای مثال سندرم آمبولی چربی مغز، آبسه نخاعی اپیدورال در یک بیمار مبتلابه شوک عفونی در کما، سندرم انسفالوپاتی برگشتپذیر خلفی و تمام شرایطی که در ابتدا برای متخصص مراقبتهای ویژه گیجکننده به نظر میرسند. اغلب روشهای کنترل و درمان این وضعیت پس از یک مشاورهٔ عصبی تغییر میکند.
متخصصین مغز و اعصاب میتوانند تعیین کنند که برخی علائم خاص نسبت به اختلال ناشی از دارو بیشتر دلالت بر آسیب ساختاری جدید دارند.
دلایل کما
مشکلاتی که میتوانند منجر به کما یا اغماء شوند عبارتاند از:
تروما
ضربه مغزی میتواند موجب تورم و یا خونریزی مغزی شود. زمانی که مغز در اثر ضربه ورم میکند، مایع به جمجمه فشار وارد میکند. این تورم ممکن است درنهایت موجب ایجاد فشار بر ساقهٔ مغز گردد که میتواند به دستگاه فعالکنندهٔ مشبک -که بخشی از مغز است که مسئول هوشیاری و انگیزش میباشد- آسیب برساند.
التهاب
التهاب بافت مغز میتواند حتی بدون درد رخ دهد. گاهی اوقات کمبود اکسیژن، عدم تعادل الکترولیت یا هورمونها میتوانند موجب التهاب گردند.
خونریزی
خونریزی در لایههایی از مغز ممکن است به علت تورم و فشار برطرف آسیبدیدهٔ مغز موجب کما شود. فشارخون بالا، آنوریسم مغزی و تومورهای مغزی دلایل غیر ضربهای خونریزی مغزی میباشند.
سکته مغزی
در اثر سکته مغزی هیچ جریان خونی به بخش اصلی ساقهٔ مغز وجود ندارد یا منجر به کمبود خونرسانی همراه با التهاب میگردد که درنتیجهٔ آن ممکن است کما رخ دهد.
قند خون
در افراد مبتلابه دیابت کما میتواند درزمانی که میزان قند خون بسیار بالا است رخ دهد. این وضعیت تحت عنوان هایپرگلایسمی یا ازدیاد قند خون شناخته میشود. این نوع کما معمولاً پس از اصلاح قند خون برگشتپذیر است.
فقدان اکسیژن
اکسیژن برای عملکرد مغز ضرری است. ایست قلبی موجب توقف ناگهانی جریان خون و اکسیژن به مغز میگردد که هیپوکسی یا کم اکسیژنی نامیده میشود. فقدان اکسیژن همچنین میتواند در اثر غرق شدن یا خفگی نیز رخ دهد.
عفونت
عفونت سیستم عصبی مرکزی مانند مننژیت یا انسفالیت میتواند موجب کما شود.
سموم
بهعنوان مثال، آمونیاک ناشی از بیماری کبد، دیاکسید کربن ناشی از حمله شدید آسم یا اوره ناشی از نارسایی کلیه میتواند موجب تجمع مواد سمی در بدن شود. مصرف دارو و الکل به میزان زیاد نیز میتواند سبب اختلال در عملکرد یاختههای عصبی مغز گردد.
تشنج
یک حمله تشنجی بهندرت میتواند موجب کما شود، اما تشنجهای مداوم ممکن است منجر به کما شوند. حملات تشنجی مکرر میتوانند از بازیابی مغز در بین حملات جلوگیری کند. این امر موجب عدم هوشیاری طولانیمدت و کما میگردد.
انواع مختلف کما
انواع کما عبارتاند از:
حالت نباتی پایدار
بیماران در کما درخطر عوارض متعددی هستند. یکی از جدیترین آنها ورود به حالت نباتی پایدار است. کمایی که بیشتر از دو تا چهار هفته به طول بیانجامد تحت عنوان حالت نباتی پایدار طبقهبندی میشود. بیمارانی که دچار چنین حالتی میشوند معمولاً احتمال بهبودی آنها بسیار کم میباشد. در حالت نباتی پایدار تنها سیستم تنفسی، گردش خون و چرخههای خواب و بیداری فعال هستند.
انسفالوپاتی متابولیک سمی
این وضعیت یک اختلال حاد در عملکرد مغز است که علائمی مانند گیجی و یا هذیان دارد. این حالت معمولاً برگشتپذیر است. دلایل این اختلال متفاوت هستند و میتوانند شامل بیماریهای سیستمیک، عفونت، نقص عضو و یا سایر بیماریها باشند.
آسیب مغزی ناشی از کم اکسیژنی
این وضعیت به علت کمبود اکسیژن در مغز به وجود میآید. کمبود اکسیژن برای چند دقیقه موجب مرگ سلولهای بافتهای مغز میشود. این آسیب ممکن است در نتیجهٔ حمله قلبی (ایست قلبی)، ضربه به سر یا تروما، غرق شدن، مسمومیت و یا مصرف بیشازحد دارو یا مواد مخدر به وجود بیاید.
سندرم قفلشدگی
این حالت یک بیماری عصبی نادر است. بهجز عضلات چشم سایر عضلات بهطور کامل فلج میشوند، اما فرد بیدار و هوشیار است و ذهنی سالم و طبیعی دارد.
مرگ مغزی
توقف غیرقابل بازگشت عملکرد مغز را مرگ مغزی میگویند. مرگ مغزی ممکن است در اثر هرگونه آسیب ماندگار یا گسترده به مغز به وجود آید.
کمای پزشکی
این نوع کمای موقت یا حالت عمیق بیهوشی بهمنظور محافظت از مغز در برابر التهاب پس از آسیب استفاده میشود. بیمار دوز کنترلشدهای از یک مادهٔ بیهوشی دریافت میکند که موجب فقدان احساس یا هوشیاری میشود. سپس پزشکان با دقت علائم حیاتی بیمار را کنترل میکنند. این کما تنها در واحد مراقبتهای ویژه بیمارستانها قابل انجام است.
علائم کما
یکی از بارزترین علائم کمای اغماء عدم هوشیاری میباشد. شروع کما میتواند تدریجی یا فوری باشد که بستگی به علت آن دارد. بیمارانی که دچار آسیبهای مغزی خفیف ناشی از ضربه باشند ممکن است پیش از رفتن به کما احساس سردرد، خوابآلودگی، گیجی، بدندرد، تب و سرگیجه داشته باشند.
بیماران در کما فاقد هوشیاری هستند به این معنی که هیچ واکنشی نسبت به محرکهای خارجی یا درد نشان نمیدهند. هرچند ممکن است حرکات واکنشی داشته باشند، بیمارانی که حرکات هدفداری نشان نمیدهند ناهوشیار تلقی میشوند. چشمهای بیماران در کما بسته است، اختلال تنفسی دارند و الگوی خواب و بیداری طبیعی از خود نشان نمیدهند.
تشخیص کما
پزشکان اغلب از اسکنهای MRI برای کنترل آسیب بافت مغز یک بیمار کمایی استفاده میکنند. همچنین از معاینات فیزیکی و نیز فناوریهای پزشکی برای بررسی آسیبهای مغزی و تشخیص کما استفاده میشود. پس از درمان زخمهای باز و برقراری شرایط تنفسی مناسب و جریان خون به مغز، سابقهٔ پزشکی بیمار بهمنظور کنترل داروها، بیماریهایی مانند دیابت و حوادث پزشکی مانند سکته مغزی، بررسی میشود. سپس واکنشهای بیمار و اندازهٔ مردمک چشم برای تعیین میزان هوشیاری وی کنترل میشود. پزشک همچنین یک نمونه خون از بیمار میگیرد تا آزمایشهای شمارش خون، الکترولیت و سطح گلوکز خون انجام شوند و هرگونه بقایای داروها یا مواد سمنی مانند مونوکسید کربن بررسی شود.
پس از اتمام معاینات جسمی، چندین معاینه عصبی مانند سیتیاسکن مغز، ام آر آی مغز و نوار مغز انجام میگیرد. میزان هوشیاری بیمار با استفاده از مقیاس کمای گلاسکو یا مقیاس رانچو لس امیگز ارزیابی میشود. این مقیاسها به پزشکان برای بررسی احتمال بهبودی بیمار نیز کمک میکند.
درمان کما

درمان کما بستگی به علت آن دارد. افراد نزدیک به بیماران کمایی باید تا حد امکان اطلاعات لازم را در اختیار پزشکان قرار دهند تا به آنها برای تعیین علت کما کمک کنند. مراقبت پزشکی فوری برای درمان شرایط بالقوه برگشتپذیر بسیار حیاتی است.
بهمنظور درمان موفقیتآمیز بیماران کمایی، پزشکان باید از آسیبهای مغزی ثانویه مانند التهاب و فشار درون جمجمهای و ایجاد صدمات بیشتر جلوگیری کنند.
کاهش فشار درون جمجمهای
برای کاهش فشار درون جمجمهای پزشک باید برخی داروها را تجویز کند و یا توصیه به عمل جراحی نماید. ممکن است جراحی مغز یا کرانیوتومی برای کاهش فشار انجام شود؛ در این روش حفرههایی در جمجمه ایجاد میشود تا امکان تخلیه خون و مایع اضافه فراهم گردد. ممکن است جراح بهجای این عمل، از یک کاتتر برای کاهش فشار یا برداشتن بخشی از جمجمه استفاده کند تا فضای کافی برای تورم مغز ایجاد شود.
سایر روشهای درمانی کما
بهمحض پذیرش بیمار در بیمارستان، غالباً از آنتیبیوتیک یا گلوکز برای درمان عفونتهای مشکوک یا کمای ناشی از دیابت استفاده میشود. ممکن است پزشکان داروهای قویتری را برای کنترل بیمارانی که دچار حملات تشنجی هستند، تجویز کند.
ازآنجاییکه درمانی برای کما یا اغماء وجود ندارد، گزینههای درمانی محدود به پیشگیری از آسیبهای بیشتر، درمان دلایل زمینهای و حفظ جریان خون مناسب و تغذیهٔ بیمار میباشند.
احتمال بهبودی از کما چقدر است؟
احتمال بهبودی بیمار بستگی به دلیل کما، امکان برطرف شدن مشکل زمینهای و مدتزمان کما دارد. اگر مشکل قابل برطرف شدن باشد، فرد اغلب میتواند به سطح اولیه عملکردی خود بازگردد. در کماهایی که در اثر مسمومیت دارویی پدید میآیند درصورتیکه توجه فوری پزشکی انجام شود، نرخ بهبودی بالا است. مواردی از کما نیز که در اثر آسیبهای مغزی ایجاد میشوند نسبت به کماهای مرتبط با کمبود اکسیژن، نرخ بهبودی بالاتری دارند.
پیشبینی امکان بهبودی درزمانی که فرد در اغماء است میتواند بسیار دشوار باشد. شرایط هر فردی متفاوت است و بهترین کار مشاوره با متخصص مغز اعصاب است. بهطورکلی هرچه که فرد مدتزمان بیشتری در کما باشد، احتمال بهبودی نیز کمتر میشود. بااینحال بسیاری از بیماران ممکن است هفتهها پس از کما بیدار شوند، هرچند احتمالاً مبتلابه معلولیتها و ناتوانیهای قابلتوجهی خواهند شد.
What is the Difference Between Coma, Minimally Conscious State, Persistent Vegetative State, and Brain Death?
James P. Kelly, MD, FAAN, responds:
After a severe injury or illness that affects the brain, patients can fall into a persistently unconscious state, rendering them unaware of themselves or their environment. Depending on their level of consciousness, patients are considered to be comatose, in a minimally conscious state, in a persistent vegetative state, or brain dead. In the first three situations, these states can dictate treatment as well as how to prepare family members for decisions regarding the patient’s prognosis and quality of life.
Coma
In this state, either the thalamus, the brainstem, or both hemispheres of the brain are damaged. Patients cannot be awakened, are unresponsive to stimuli such as pain, sound, or touch, and do not experience sleep-wake cycles. If the lower part of the brainstem has also been damaged, the patient often requires a ventilator to breathe.
Coma is caused by a severe brain injury such as a traumatic head injury, brainstem stroke, or a brain hemorrhage that affects the surrounding tissue and brain structure, as well as severe hypothermia, drug overdose, drowning, and cardiac arrest. Regaining consciousness depends on the cause and severity of the injury and how long the coma lasts. Most patients eventually awaken to some degree. Patient care is individualized, and includes physical therapy and rigorous nursing care.
Minimally Conscious State
In this state, patients are intermittently aware of their surroundings and may respond to commands. Although they are mostly drowsy and unresponsive, they may have moments where they mouth words, react to pain, hold an object, respond to commands, or track movement with their eyes. Patients may improve gradually, especially those who have some ability to speak. It is still difficult to predict, however, how much they can improve beyond a major disability.
Persistent Vegetative State
In this state, patients exhibit no signs of perception and communication or awareness of self. Because brainstem functions that affect breathing and involuntary movements remain intact, patients may be able to breathe on their own and open their eyes, experience sleep-wake cycles, grind their teeth, thrash, or make facial movements. If a patient is comatose for several weeks, which rarely happens, he or she is considered to be in a persistent vegetative state, which can become permanent. Patients may remain in this state for decades if all medical complications are treated aggressively.
Brain Death
This condition, which can be caused by severe injury or lack of oxygen to the brain, involves these critical factors: coma; a permanent cessation of activity in the brain and brainstem, the cause of which is known and for which there are no other explanations; and no ability to generate a breath. The hearts of brain-dead patients may continue to beat, but removing supportive equipment will lead to cardiac arrest.

